|
1. Introducción Introducción
La
Unidad trata de ofrecer una panorámica general sobre el concepto de
daño laboral para la salud, con su posible clasificación en nuestra
legislación a efectos prácticos. Pretende también desarrollar el
concepto de Vigilancia y Promoción de la Salud de los trabajadores incidiendo en la comprensión de qué significa una
vigilancia específica de los riesgos y en el concepto de protocolo
médico. Objetivos
•
Conocer y comprender el concepto de salud y enfermedad. Esquema
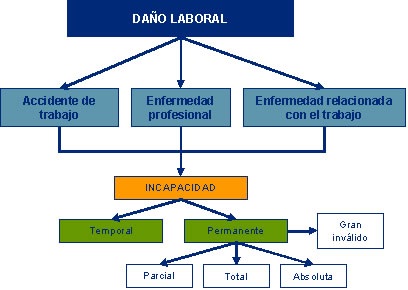
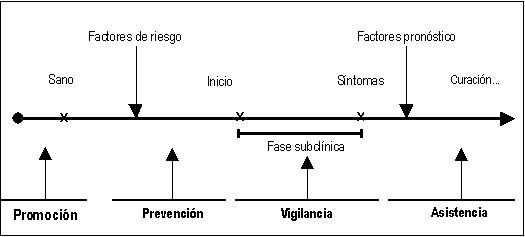
DEFINICIÓN La Salud es “El completo estado de bienestar físico, mental y social, y no sólo la ausencia de enfermedad” Como cualquier definición, no agrada a todos, especialmente a algunos de los que estudian y trabajan en, y para, la Salud. Existen, para quien sienta interés, otras definiciones que inciden en la percepción del individuo y la colectividad, la capacidad de realización en lo social y en la capacidad económica de producción restante etc. Pero no son el objeto de este breve curso de Prevención de Riesgos Laborales. Concepto de daño laboral DEFINICIÓN: “Las enfermedades, patologías o lesiones sufridas con motivo u ocasión del trabajo” En la siguiente figura 1, se puede ver la historia “Natural” de la enfermedad, sus niveles preventivos de intervención y las actuaciones sanitarias asociadas: Es precisamente en la llamada fase subclínica en la que el daño laboral es, en algunos casos, reversible (puede devolverse la salud completa interviniendo con medidas preventivas eficaces). El inicio de esta fase siempre corresponde con un tiempo de exposición suficiente a un factor de riesgo determinado presente en las condiciones de trabajo.
Concepto de accidente de trabajo DEFINICIÓN El Accidente de Trabajo queda definido en el Texto Refundido de la Ley General de Seguridad Social de 20 de junio de 1.994 como " Toda lesión corporal que el trabajador sufra con ocasión del trabajo que ejecute por cuenta ajena". Así mismo la Ley establece que no es necesario desarrollar ningún procedimiento para demostrar específicamente el origen laboral del accidente, siempre que éste ocurra en el marco de la relación laboral " Se presumirá, salvo prueba de lo contrario, que son constitutivas de accidente de trabajo las lesiones que sufra el trabajador durante el tiempo de trabajo y en el lugar de trabajo." AMPLIACIÓN Nuestra normativa amplía la calificación de accidente de Trabajo (AT) a las siguientes situaciones: Cuando el accidente ocurre al ir o volver del trabajo (accidente "in itinere"), a los ocurridos en el desempeño de cargos electivos sindicales y a los ocurridos en el desempeño de tareas encomendadas por el empresario y cuando ocurran en acciones de salvamento siempre que tengan conexión con el trabajo. Así, un accidente de circulación en el trayecto habitual hasta el centro de trabajo, será un accidente de trabajo, denominado “in itinere”. Hay que tener en cuenta que sólo se podrá catalogar así si no existe una desviación inhabitual con diferente destino interpuesto al camino normal para ir o venir del centro de trabajo hasta la vivienda habitual, en los horarios normales o por causa justificada. Por tanto, no es aplicable a otros accidentes viales en los que no concurran esas circunstancias y que sufra el trabajador. En el caso de que el accidente ocurra “en misión” por tareas encomendadas propias del trabajo, fuera de los criterios expuestos, se trata de un accidente de trabajo sin el atributo de “in itinere”. Un esguince de tobillo producido durante el transcurso de una visita fuera de la empresa, será un accidente de trabajo. Una quemadura durante un incendio en tareas de evacuación de un centro de trabajo también. El primero ilustra el concepto de accidente laboral fuera del centro de trabajo habitual y –el segundo- en funciones de emergencias y primeros auxilios. OTRAS AMPLIACIONES A.- Son también accidentes de Trabajo: Las enfermedades o defectos padecidos con anterioridad al accidente que se agraven como consecuencia del mismo. Las consecuencias del accidente que resulten modificadas en su duración o gravedad por enfermedades intercurrentes vinculadas con la evolución del mismo y cuyo origen esté relacionado con el medio en el que se ha situado al accidentado para su curación
Si
consideramos una trabajadora que padece una artrosis lumbar
(desgaste vertebral) con una antigua hernia discal (compresión del
disco vertebral sobre la médula espinal) no sintomática en un
momento determinado, que se “activa” al realizar un sobresfuerzo
(por ejemplo, levantar a un peso, levantar los brazos para colocar
algo), estaremos también ante un accidente
laboral.
Este es
el verdadero cajón de sastre en el que se puede incluir casi todo y
que suele tener por consecuencia la derivación a enfermedad común de
lo que no se ve claro, no se ve simplemente, o no se quiere ver. Concepto de enfermedad profesional DEFINICIÓN La Enfermedad Profesional como aquella enfermedad contraída a causa del trabajo por cuenta ajena en las actividades que se especifican en el cuadro de Enfermedades Profesionales. El Decreto 792/1961, de 13 de abril, establecía en su anexo el cuadro de enfermedades profesionales y la lista de trabajos con riesgo de producirlas. Asimismo, el párrafo segundo del artículo 85 del texto refundido de la Ley de la Seguridad Social aprobado en 1994, dice que en las disposiciones de aplicación y desarrollo de la citada Ley se establecerá el procedimiento que haya de observarse para la inclusión en dicho cuadro de nuevas enfermedades profesionales que se estime deben ser incorporadas al mismo. Concepto de enfermedad relacionada con el trabajo Existe un grupo de enfermedades que, encajando perfectamente en la definición de enfermedad profesional, no figuran en el citado listado oficial de Enfermedades Profesionales vigente en España. Son las que llamamos "enfermedades relacionadas con el trabajo" y que - según la OMS- son todas las ocasionadas por las condiciones de trabajo. Aunque no puedan ser declaradas oficialmente, sin embargo tienen mucho interés para el médico del trabajo en cuanto que son la consecuencia de la incidencia de un factor de riesgo laboral sobre el trabajador, por lo que son susceptibles de ser prevenidas o –incluso- su adecuado tratamiento, pasará por la supresión o minimización de dicho factor de riesgo. Dicho de otra forma, son aquellos trastornos en los cuales los riesgos laborales actúan como factores causales significativos junto a factores externos al medio laboral o factores hereditarios. Además, las condiciones de trabajo generan factores de riesgo que pueden favorecer la aparición o el incremento de enfermedades prevalentes (que se dan con bastante frecuencia) en la población general. Este concepto no tiene un lugar en la legislación española: toda posible enfermedad relacionada con el trabajo será un accidente laboral o –habitualmente- una enfermedad común mal clasificada. Por contra, su base científica y la realidad de su existencia está muy bien asentada para todos los agentes preventivos que intervienen en la salud laboral. Desgraciadamente todos estos conceptos tienen detrás normas administrativas de carácter indemnizatorio, lo que hace imposible conocer la realidad del daño de origen laboral y abordar medidas preventivas eficaces. Entre el pago del 75% o el 100% de la base de cotización, desde el decimoquinto día o desde el día siguiente a la baja, hay mucho dinero que pagar por los sistemas de protección social, los empresarios y administraciones para compensar al trabajador si ha sido perjudicada su salud por falta de medidas preventivas frente a los riesgos a los que se expone. La enfermedad común, el accidente no laboral y el trabajo La mayoría de las enfermedades agudas y crónicas que conocemos pertenecen a este grupo. También un gran número de los accidentes: de circulación, domésticos, deportivos, escolares en los alumnos, en medios de transporte diferentes al automóvil, por catástrofes naturales, etc. Pero la enfermedad común y el accidente no laboral tienen especiales consecuencias en Medicina del Trabajo. Un trabajador que sufre un daño puede recuperarse completamente con el tratamiento adecuado y el tiempo necesario. Si la restitución de su estado de salud es completa, una vez verificado por el personal sanitario del Servicio de Prevención y con independencia del alta laboral o médica del Sistema Nacional de Salud o de su Mutua de Accidentes, podrá reintegrarse a su puesto y exponerse de nuevo a los riesgos ya evaluados de sus condiciones de trabajo. En muchas ocasiones esta restitución completa del estado de salud no es posible o tarda en llegar. La evaluación del estado real de salud del trabajador en el momento de su reincorporación tras una incapacidad temporal prolongada, permite establecer su idoneidad (o su aptitud) para volver a ocupar su puesto de trabajo. Es frecuente que el Médico del Trabajo deba establecer ciertas limitaciones temporales de tareas o bien adaptar el puesto de trabajo a la situación del trabajador para evitar un posible daño. No hacerlo, es incurrir en una falta grave o muy grave por parte del empresario o administración responsable, según la Ley de Prevención de Riesgos Laborales, si como consecuencia de su adscripción en el reingreso, el trabajador, sufre nuevas consecuencias para su salud relacionadas con los factores a los que se expone e influidas por su estado de salud previo. Incapacidades en nuestra S. S. A título informativo el concepto de Incapacidad, cualquier baja laboral por causa médica, sea relativa a la enfermedad común/accidente no laboral o bien al accidente de trabajo/enfermedad profesional, se cataloga como:
INCAPACIDAD TEMPORAL
INCAPACIDAD PERMANENTE
Incapacidad permanente es la situación del trabajador que, después de haber estado sometido al tratamiento prescrito y de haber sido dado de alta médicamente, presenta reducciones anatómicas o funcionales graves, susceptibles de determinación objetiva y previsiblemente definitivas, que disminuyan o anulen su capacidad laboral. No optará a tal calificación la posibilidad de recuperación de la capacidad laboral del incapacitado, si dicha posibilidad se estima médicamente como incierta o a largo plazo. Las reducciones anatómicas o funcionales existentes en la fecha de afiliación del interesado en la Seguridad Social no impedirán la calificación de la situación de incapacidad permanente, cuando se trate de personas minusválidas y con posterioridad a la afiliación tales reducciones se hayan agravado, provocando por sí mismas o por concurrencia con nuevas lesiones o patologías una disminución o anulación de la capacidad laboral que tenía el interesado en el momento de su afiliación. MAS DATOS
No será
necesaria el alta médica para la valoración de la incapacidad
permanente en los casos en que concurran secuelas definitivas. GRADOS DE INCAPACIDAD PERMANENTE • Incapacidad Permanente Parcial
La
incapacidad permanente parcial se declara cuando el trabajador puede
realizar las tareas fundamentales de su profesión habitual pero
tiene una invalidez que, sin llegar a ser total, provoca una
disminución en el rendimiento normal para el ejercicio de dicha
profesión superior al treinta y tres por ciento, o cuando, sin haber
sufrido merma en su rendimiento, necesita esforzarse
extraordinariamente para desarrollar su trabajo, empleando mayor
tiempo y dedicación y convirtiéndolo en más penoso o peligroso. Incapacidad Permanente Total Impide la realización de las tareas fundamentales de la profesión habitual, pero permite realizar otra profesión. Efectos: Se extingue el contrato de trabajo, aunque en caso de mejoría subsiste del derecho a reserva de puesto de trabajo durante dos años. Requisitos: si es debida a accidente, sea o no laboral y Enfermedad Profesional no se exige periodo de cotización mínimo. Si es por enfermedad común y se tiene menos de 26 años: la mitad del tiempo transcurrido entre la fecha que cumplió 16 años y el hecho causante de la pensión. Si es mayor de 26 años: una cuarta parte del tiempo transcurrido entre la fecha que haya cumplido los 20 años y el día que se produce el hecho causante. Con un mínimo en todo caso de 5 años. Además se requiere que al menos la 1/5 parte del periodo cotizado este comprendido entre los 10 años anteriores al hecho causante (no se consideran las fracciones de edad del beneficiario inferiores a medio año). Ejemplo: un trabajador de 44 años sufre una enfermedad invalidante. Para causar derecho a pensión tiene que tener cotizado un mínimo de 6 años (1/4 de los 24 años que van de los 20 fijados a su edad) y al menos 1,2 (1/5) de esos han de estar entre los 10 años anteriores. Prestación: 1) Una pensión vitalicia del 55% de la base reguladora (que puede ser incrementada (20%) cuando se estima que habrá una dificultad añadida para obtener nuevos empleos), es decir que se convierte en un 75% una vez cumplidos los 55 años. 2) La citada pensión puede ser sustituida por una indemnización a tanto alzado si el beneficiario es menor de 60 años. La pensión vitalicia es compatible con el salario que perciba el trabajador en la misma empresa o distinta, y debe comunicarlo a la entidad gestora. Es incompatible con la prestación de jubilación y prestaciones de incapacidad temporal. Si está en situación de desempleo cuando se produce la invalidez, tiene derecho a optar entre agotar el desempleo o pasar a cobrar la pensión que le corresponda. • Incapacidad Permanente Absoluta Aquella que impide por completo al trabajador la realización de cualquier profesión u oficio. Beneficiarios:
a) Si
deriva de enfermedad común: se le exigen los mismos requisitos que
la incapacidad permanente total (alta y cotización mínima) Tienen derecho al 100% de la base reguladora. La cuantía mínima de la pensión la fija el gobierno. Se aplica el recargo de prestaciones por falta de medidas de seguridad y salud. Las prestaciones para invalidez permanente absoluta y gran invalidez están exentas de tributar a IRPF. • Gran Invalidez Cuando el invalido precisa de la asistencia de terceras personas para los actos más elementales de la vida diaria. Cuantía de la prestación: pensión igual a la que corresponda por incapacidad permanente absoluta incrementada en un 50% para remunerar a quien atienda al inválido. Las cuantías mínimas y máximas de las pensiones hay que mirarlas en las pensiones no contributivas aprobadas por ley de presupuestos cada año. Calificación Corresponde al Instituto Nacional de la Seguridad Social, a través de los órganos correspondientes y en todas las fases del procedimiento (cualquiera que sea la Entidad gestora o colaboradora que cubra la contingencia de que se trate), evaluar, calificar y revisar la incapacidad y reconocer el derecho a las prestaciones económicas contributivas de la Seguridad Social por incapacidad permanente, en sus distintos grados, así como determinar las contingencias causantes de la misma. Causas de revisión
•
Agravación. Plazos de revisión Toda resolución, inicial o de revisión, por la que "se reconozca el derecho" a las prestaciones de incapacidad permanente, en cualquiera de sus grados, hará constar necesariamente el plazo a partir del cual se podrá instar la revisión por agravación o mejoría, en tanto que el incapacitado no haya cumplido la edad de 65 años para acceder a la pensión de jubilación. No obstante lo dispuesto en el párrafo anterior, podrá revisarse el grado de incapacidad permanente y la prestación inicialmente reconocida, aunque el beneficiario tenga cumplida la edad de 65 años, si dicha incapacidad deriva de enfermedad profesional. Cuando en la resolución inicial de reconocimiento de la incapacidad permanente, se haga constar un plazo, igual o inferior a dos años, para poder instar la revisión por previsible mejoría del estado invalidante, el trabajador tendrá derecho a la reserva de su puesto de trabajo, durante un período de dos años, a contar desde la fecha de la resolución por la que se declare la incapacidad permanente. Importante El referido plazo de revisión es vinculante para todos los sujetos que puedan promoverla, de modo que no podrá instarse con anterioridad al cumplimiento de ese plazo, salvo en los supuestos siguientes: Realización, por parte del pensionista de incapacidad permanente, de cualquier trabajo, ya sea por cuenta ajena o propia. El Instituto Nacional de la Seguridad Social podrá, de oficio o a instancia del propio interesado, promover la revisión, con independencia de que haya transcurrido o no el plazo señalado en la resolución. Error de diagnóstico. La revisión puede llevarse a cabo en cualquier momento, en tanto que el interesado no haya cumplido la edad de 65 años. Si concurren nuevas dolencias. Las restantes resoluciones y, en especial, las denegatorias de las solicitudes de revisión no podrán establecer ningún plazo, pudiendo instarse una nueva revisión en cualquier momento. Efectos de la revisión Confirmación del grado de incapacidad. Modificación del grado de incapacidad y, en consecuencia, de la prestación. Extinción de la incapacidad y, en consecuencia, de la pensión. Nueva denominación de las incapacidades permanentes Las pensiones de incapacidad permanente pasarán a denominarse pensiones de jubilación, cuando los beneficiarios cumplan la edad de 65 años, sin que esta nueva denominación implique modificación alguna respecto de las condiciones de la prestación que se venga percibiendo, ni alteración del régimen jurídico de las prestaciones que puedan derivarse de ellas. En consecuencia, no procederá aplicar retención alguna por el Impuesto de la Renta de las Personas Físicas en las pensiones de incapacidad permanente absoluta y gran invalidez que pasen a denominarse pensión de jubilación. Esquema
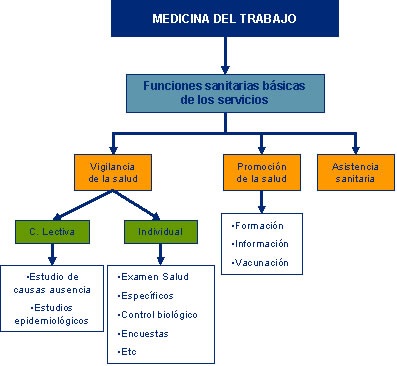
Introducción a la medicina del trabajo
La
Medicina del Trabajo es una especialidad científica esencial en la
prevención de riesgos laborales, además de una especialidad médica
con décadas de implantación en nuestro país. Sin Medicina del
Trabajo no existe la Prevención de Riesgos, no es posible saber si
la eficacia de las medidas preventivas ha hecho posible reducir o
eliminar el daño de origen laboral, como no es posible proteger a
aquellos trabajadores que tienen características personales de mayor
susceptibilidad ante un riesgo. *(Estas funciones sanitarias pueden consultarse ampliadas en el anexo 1, tomadas del Borrador del Taller de Expertos en competencias profesionales de la Medicina del Trabajo. Barcelona 2002 y Madrid 2003. Universitat Pompeu i Fabra e Instituto de Salud Carlos III.)
Concepto de vigilancia en la salud laboral DEFINICIÓN “El control continuo y sistemático de los episodios relacionados con la salud en la población activa con el fin de prevenir y controlar los riesgos profesionales, así como las enfermedades y lesiones asociadas a ellos” La vigilancia de las enfermedades y lesiones profesionales tiene cuatro componentes esenciales:
1.
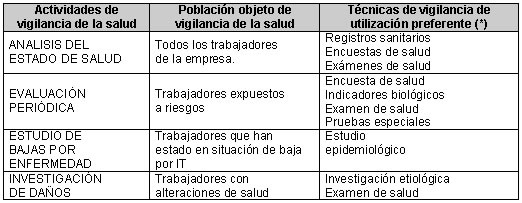
Analizar el estado de salud individual y colectiva. En la tabla 2 podemos observar las actividades sanitarias, la población objetivo y las técnicas preferentes utilizadas en Medicina del Trabajo en el ámbito de la Vigilancia de la Salud:
La vigilancia colectiva de la salud DEFINICIÓN La vigilancia colectiva de la salud se refiere a la recopilación de datos epidemiológicos de los daños derivados del trabajo en la población activa (de cualquier ámbito geográfico, empresa o territorio) con objeto de realizar análisis epidemiológicos con los mismos. En efecto, en esta dimensión colectiva, conocer el estado de salud de los trabajadores es imprescindible para poder describir la importancia de los efectos de los riesgos laborales en poblaciones determinadas (su frecuencia, gravedad y tendencias de mortalidad y morbilidad), establecer la relación causa-efecto entre los riesgos laborales y los problemas de salud derivados de éstos, conocer qué actividades de prevención hay que llevar a cabo, su priorización (por ejemplo, en función de su frecuencia y su gravedad), y evaluar la efectividad de dichas medidas preventivas. La vigilancia individual de la salud DEFINICIÓN
La
vigilancia individual de la salud
(también denominada vigilancia médica o, más correctamente,
vigilancia sanitaria, para incluir a otros profesionales sanitarios
y no sólo a los médicos) se refiere a la administración de pruebas y
la aplicación de procedimientos médicos a trabajadores con el fin de
detectar daños derivados del trabajo y de la existencia de algún
factor en el lugar de trabajo relacionado con cada caso. O bien, si
este factor ha sido ya identificado, a que probablemente las medidas
preventivas, colectivas y/o individuales, no son las adecuadas o son
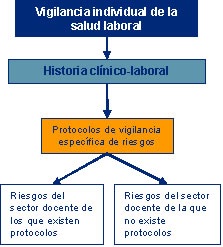
insuficientes. No debe confundirse con la realización de exámenes clínicos de salud (reconocimientos médicos) ya que se puede llevar a cabo a través de otras técnicas y procedimientos como las encuestas de salud, los controles biológicos etc. Esta es una reducción condicionada por la experiencia de las últimas décadas en la práctica de reconocimientos generales por parte de las Mutuas sin ninguna relación con las condiciones de trabajo pero “gratuitos”, especialmente en el mundo de la empresa más que en las administraciones públicas. Cuando los reconocimientos médicos se realizan periódicamente proporcionan un seguimiento longitudinal del trabajador a riesgo), y sólo tienen sentido si están integrados en los planes y programas de prevención y mejora de las condiciones de trabajo. El desarrollo de exámenes de salud en ausencia de programas de control y reducción de riesgos no es aceptable. Esta práctica –frecuente en las empresas y administraciones de nuestro país las últimas décadas- fomenta una complacencia del trabajador no basada en la evidencia médica necesaria para proteger su seguridad y salud, generando una falsa realidad de que se actúa preventivamente cuando no existe ninguna gestión preventiva planificada o –simplemente- no se quiere hacer. La Figura 2 ilustra bien la ubicación relativa de cada concepto: Objetivos y características OBJETIVOS Y CARACTERÍSTICAS DE LA VIGILANCIA DE LA SALUD LABORAL El objetivo de la Vigilancia de la Salud es contribuir a una protección eficaz de la seguridad y salud de los trabajadores, como exige la Ley de Prevención de Riesgos Laborales. Para ello debe establecerse un conjunto de actividades integradas en la empresa o administración pública, cuyos resultados formarán parte de un sistema de información que permita, entre otras cuestiones: •- Detectar precozmente:
o Alteraciones de partida, iniciales, en la salud de los
trabajadores. Para ello se realiza una vigilancia al inicio de la
exposición a los riesgos del puesto de trabajo, al cambiar de puesto
- y con ello de riesgos- o cuando se incorporan procesos, sustancias
o productos nuevos a los que no se exponía el trabajador. •- Valorar posibles relaciones entre los daños para la salud encontrados y los riesgos existentes en el trabajo.
o En un
plano individual (cese de la exposición, estudio y/o derivación a
otros profesionales...) Objetivos y características IV La Vigilancia de la Salud en el trabajo es un medio importante para descubrir nuevas relaciones entre los agentes presentes en el lugar de trabajo y las enfermedades asociadas. La detección de enfermedades poco frecuentes, de pautas patológicas o de sospechas de asociación entre determinada exposición y una enfermedad, puede facilitar información esencial para una evaluación científica más profunda del problema y la posible constatación de nuevas enfermedades profesionales. Es de utilidad conocer las características o criterios científicos, jurídicos, socio-laborales y éticos a los que debe someterse la Vigilancia de la Salud. Para ello recomendamos la lectura del decálogo sobre la Vigilancia de la Salud, reconocido por numerosos profesionales de la salud laboral y que consta en el Anexo 4 de esta clase. En un resumen muy escueto de sus contenidos principales podemos caracterizar la Vigilancia de la salud Laboral como: - Una actividad universal -para todos los trabajadores- garantizada por el empresario o la administración pública correspondiente, protegida y obligada por la Ley de Prevención (art.22 y 31) y del Reglamento de los Servicios de Prevención (art. 9.2 y art.37.e) - Una actividad específica en relación con los riesgos laborales que existen en las condiciones de trabajo personales de cada trabajador en cada puesto de trabajo.
- Una
actividad voluntaria,
ya que exige el consentimiento del trabajador después de ser
informado. No obstante, la ley establece excepciones notables que
excluyen el consentimiento del trabajador (art. 22 de la Ley de
Prevención) y de los que cabe destacar los siguientes:
.
Que el
estado de salud de un trabajador pueda constituir un peligro, al
exponerse a los riesgos evaluados, para él mismo o para terceros.
- Proporcional al riesgo al que se expone el trabajador y a su historia clínico-laboral. No deben practicarse cuestionarios, pruebas o técnicas que causen molestias no justificadas (no sólo físicas sino que resulten no pertinentes al fin que se pretende), buscando siempre las que sean más sensibles y específicas, con mayor valor predictivo para el diagnóstico precoz; por tanto, las imprescindibles para cumplir las funciones preventivas que se pretenden en función de los riesgos evaluados. - Sujeta a Confidencialidad. La Vigilancia de la Salud se realizará garantizando el respeto a la intimidad y la dignidad de la persona, por tanto, será siempre confidencial siguiendo el precepto legal de la Ley de Prevención y el de la Ley Orgánica de Protección de Datos de carácter Personal y sus reglamentos respectivos. - Pos-ocupacional. En los casos en que los riesgos impliquen la posible aparición de daño muchos años después de la exposición laboral (cambio de puesto de trabajo, jubilación, incapacidad sobrevenida etc.) - Documentada. Se establece la necesidad de que los resultados de la Vigilancia de la Salud se conserven durante la relación laboral e –incluso- durante muchos años después en función de los riesgos a los que el trabajador se expuso. - No es un control administrativo ni disciplinario del absentismo laboral. El registro de ausencias y bajas laborales por motivos de salud representa una fuente de información sobre la incidencia de diversas patologías que pueden estar relacionadas con el trabajo. El estudio y análisis de esta información puede ayudar a identificar si existe realmente alguna relación entre la enfermedad que motiva la baja y la exposición a riesgos en el lugar de trabajo. Para ello, es necesario que los profesionales sanitarios tengan acceso a los datos sobre la incapacidad temporal por enfermedad y los analicen de una manera sistemática. Sin embargo, dichos profesionales no deben verse involucrados en la gestión administrativa ni en el control disciplinario del absentismo, dado que no se trata de funciones propiamente sanitarias y que, por otra parte, pueden suponer un quebranto de la relación de confianza que se presupone en todo acto médico y también en la vigilancia de la salud. 5. Conceptos de vigilancia y promoción de la salud laboral Esquema
La historia clínico laboral La historia clínico laboral es el documento esencial en la Vigilancia de la Salud de los trabajadores (tanto individual como colectiva). La Ley de Prevención y el Reglamento de los Servicios de Prevención (art. 37.3.e) establecen su necesidad, la obligación de todo empresario/administración, de –a través de sus Servicios de Prevención y sus profesionales sanitarios- realizarla a todo trabajador bajo su responsabilidad.
PARTES DE LA HISTORIA CLÍNICO LABORAL - Historia Laboral: En ella constará el inicio de la vida laboral, los diferentes puestos de trabajo que ha ocupado, los riesgos a los que considera que ha estado expuesto y los tiempos de exposición e intensidad si los conoce, el posible daño sufrido en forma de accidente o enfermedad profesional y sus secuelas, si las hubiera, y los medios de protección individual o colectiva que han sido utilizados en cada momento. Si existe cualquier declaración de minusvalía o incapacidad permanente, también deberá reflejarse. - Actualización de la Historia Laboral: Se trata de reflejar las mismas cuestiones que en el punto anterior pero del actual puesto de trabajo. Este apartado se actualiza en cada ocasión en la que realizamos un examen de salud por cualquier causa (inicial, periódico, a solicitud del trabajador, tras una baja prolongada etc.) - Anamnesis: Es la rememoración espontánea y dirigida –cuando proceda- de los antecedentes personales (enfermedades, accidentes, intervenciones, tratamientos etc. ocurridos o en proceso hasta la actualidad), los familiares (siempre que puedan ser relevantes para la salud laboral) y –finalmente- la percepción que el trabajador tiene sobre su estado de salud en el momento de realizar la historia clínica (síntomas que percibe en relación o no con factores laborales). Para realizar esta parte, los médicos del trabajo utilizan cuestionarios generales de salud, de percepción de calidad de vida, específicos de riesgos laborales etc. pudiendo ser auto-administrados (contestados por el trabajador) o dirigidos por el personal sanitario. - Las Pruebas complementarias: La realización de pruebas complementarias es común en medicina del trabajo. Las pruebas deben establecerse en función de un Plan de Vigilancia de la Salud que se basa en la evaluación de los riesgos de cada puesto de trabajo. Son pruebas complementarias las analíticas de sangre y orina estándares, los controles de visión, las audiometrías, los electrocardiogramas, las radiografías etc.
Control Biológico (Índices de Exposición Biológica): Algunas pruebas analíticas, no básicas, son necesarias para conocer el nivel de exposición o el de efecto producido por ciertos tóxicos (químicos y biológicos fundamentalmente) y deben ser previstas en los Planes de Vigilancia de la Salud. No existe en medicina del trabajo justificación alguna, científica, ética o legal, para solicitar pruebas biológicas sin un riesgo evaluado que las haga precisas como medida preventiva para conocer la exposición o el efecto sobre los sistemas orgánicos. Siempre será informado el trabajador y sus representantes de esta necesidad (aquí podemos incluir temas controvertidos como la detección del VIH, la adicción a drogas, la alcoholemia, marcadores genéticos como screening de resistencia psicofísica, y –en general- los tóxicos químicos presentes en un determinado puesto de trabajo).
¿Qué es un protocolo de vigilancia específica? La vigilancia de la salud, en el nuevo marco normativo en materia de prevención de riesgos laborales, supone un cambio necesario en la práctica de los antiguos reconocimientos médicos que se venían realizando a los trabajadores. De exámenes médicos inespecíficos, generales, con el objeto de determinar precozmente las enfermedades comunes más prevalentes (hipertensión, diabetes, etc.) en personas asintomáticas –o casi- pasan ahora a ser específicos de los riesgos derivados del trabajo. Ciertamente existen muchos prejuicios e ideas erróneas al respecto, tanto entre los trabajadores como entre los empresarios y responsables de las administraciones públicas. Su origen está en el mal uso generalizado de los fondos destinados a la prevención de accidentes de trabajo y enfermedades profesionales que el sistema de colaboración con la Seguridad Social ha desarrollado las últimas décadas a través de las Mutuas y las empresas autorizadas.
Hace más de veinte años se revisó toda esta política de “chequeos generales preventivos” que tanta fortuna hizo entre las expectativas de salud de la población, desde una óptica científica, recurriendo a la epidemiología y al metanálisis de todos los estudios anteriores al respecto. El resultado fue bastante concluyente: No existe evidencia de que –en la mayor parte de los casos y enfermedades a vigilar- su práctica haya aumentado la supervivencia o disminuido la morbilidad/mortalidad de la población que se sometía a ellos.
LOS PROTOCOLOS ESPECÍFICOS HOY DEFINICIÓN Un protocolo médico es un consenso o guía técnica de mínimos para abordar procesos preventivos, diagnósticos y/o terapéuticos, basado en la evidencia científica suficiente para intentar generalizar -en un determinado momento- una norma recomendable y avalada por instituciones, públicas o privadas, de actuación profesional. En el caso de la Vigilancia de la Salud específica de un riesgo laboral, éstos orientan sobre el tipo de población expuesta, la anamnesis y exploración específica a realizar en función de esa exposición, las pruebas complementarias e índices biológicos -si se precisan-, la periodicidad de las actuaciones preventivas y sanitarias en función de los hallazgos y de la susceptibilidad individual, y la posible clasificación de aptitud o idoneidad para el puesto de trabajo según los resultados de cada trabajador. El replanteamiento global de la cuestión exige comprender que se vigila en función de los riesgos laborales evaluados de cada puesto de trabajo, y que -en cada caso- se planifica la intervención preventiva en función de su importancia y del estado de salud de cada trabajador. A ello se dedican los Médicos y Enfermeras del Trabajo de los Servicios de Prevención propios y ajenos. 6. Concepto de vigilancia y promoción de la salud laboral II ¿Qué es un protocolo de vigilancia específica? La Ley de Prevención establece la necesidad de seguir unas guías científicas que eviten la situación anterior. Con ellas, y por consenso técnico y de los agentes sociales, se pretende que la actuación preventiva tenga por fin la protección de la seguridad y la salud de los trabajadores. A tal efecto se han aprobado diferentes “protocolos” que representan guías de actuación dirigidas a los profesionales sanitarios encargados de la vigilancia de la salud de los trabajadores, y son, por fuerza, orientativas y de mínimos. Como parte del plan de prevención de riesgos laborales de la empresa, en función de los resultados de la evaluación de riesgos y de las características individuales de los trabajadores expuestos a ellos, deberá planificarse el programa de vigilancia de la salud de esa empresa. Y es en ese marco dónde el profesional sanitario debe adaptar estos protocolos a esos trabajadores concretos que tutela desde el Servicio de Prevención (propio, mancomunado o ajeno) en el que desarrolla su actividad.
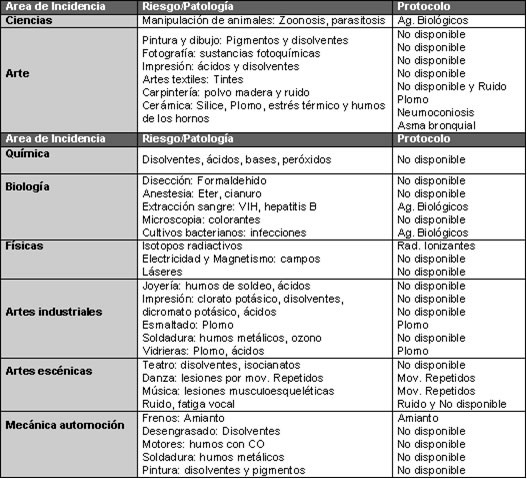
Vigilancia específica VIGILANCIA ESPECÍFICA DE RIESGOS LABORALES QUE CUENTAN CON PROTOCOLOS ESPECÍFICOS DE VIGILANCIA DE SALUD. En una relación no exhaustiva (que se puede conseguir en el Anexo 6) y dejando al margen determinadas profesiones se exponen a riesgos químicos, físicos o biológicos, podemos considerar:
• Las
Pantallas de Visualización de Datos (función visual,
músculo-esquelética y carga mental). Ver Anexo 4, documentación y
cuestionarios clínicos específicos. RIESGOS LABORALES QUE NO CUENTAN ACTUALMENTE CON PROTOCOLOS ESPECÍFICOS DE VIGILANCIA DE SALUD
- Los
movimientos repetidos en la fatiga y los sobreesfuerzo vocales En los casos en los que los protocolos no se encuentran publicados, los Médicos del Trabajo aplican, conforme a la Ley de Prevención, aquellos que están publicados por el Instituto Nacional de Seguridad e Higiene del en ciertas notas técnicas de Prevención. Si ello no es posible se remiten a aquellos publicados en la literatura científica o por las sociedades científicas. En última instancia, muchos profesionales de la Medicina del Trabajo, basándose en su experiencia y conocimiento científico adaptan y amplían las recomendaciones de los protocolos anteriores.
Concepto del trabajador especialmente sensible La Ley de Prevención y su Reglamento desarrolla este concepto, según muchos poco afortunado como definición. Preferimos referirnos al concepto de susceptibilidad, o trabajador susceptible –más susceptible- cuando se expone ante determinado riesgo laboral por oposición a una supuesta “normalidad” o “no susceptibilidad” del resto. DEFINICIÓN
Los
trabajadores especialmente sensibles son aquellos que por su estado
biológico y/o sus características psicofísicas conocidas pueden
resultar dañados en su salud con mayor facilidad al exponerse a un
determinado factor de riesgo en su puesto de trabajo.
- Los
menores de edad.
Sin embargo, el concepto se amplía a un mayor número de casos que caben en la definición legal de trabajador susceptible:
- Los
trabajadores con enfermedades crónicas relevantes para desarrollo
normal de ciertas funciones físicas o psíquicas (por ejemplo: una
alergia cutánea, una broncopatía crónica, una isquemia coronaria,
una depresión crónica etc.) La Vigilancia de la Salud individual de estos trabajadores susceptibles debe contemplar sus características especiales. Ello supone que determinadas exploraciones y pruebas complementarias, así como la periodicidad de los exámenes de salud, pueden verse modificadas o ampliadas a criterio del médico del Trabajo responsable respecto al Plan de Vigilancia de la Salud aplicado a los trabajadores “no susceptibles”. Además, tanto la empresa como el trabajador y sus representantes, deben conocer la existencia de trabajadores susceptibles en los diferentes puestos de trabajo (su calificación como tales por la Unidad Básica Sanitaria del Servicio de Prevención, no su diagnóstico clínico que es confidencial) para que se tomen las medidas preventivas más eficaces para su protección específica. Riesgo durante el embarazo Con la entrada en vigor de la Ley 39/99 de 5 de noviembre sobre Conciliación de la vida familiar y laboral de las personas trabajadoras, que transpone a la legislación española la Directiva 92/85 de 19 de octubre de 1992 sobre protección de las trabajadoras embarazadas, que hayan dado a luz (y se reincorporen al trabajo precozmente) o en periodo de lactancia, aparece un nuevo aspecto que debe ser tenido en cuenta en todas las actuaciones de los Servicios de Prevención. PRINCIPIOS GENERALES - La función reproductora es uno de los aspectos principales de la vida. - La magnitud de los riesgos para la reproducción no está bien caracterizada. - Los estudios toxicológicos y epidemiológicos sobre riesgos para el embarazo de muchos agentes son limitados o no existen. - Los niveles de exposición de muchos agentes químicos (TLV, PEL) se establecen sin considerar la protección durante el embarazo. - Los trabajadores deben conocer los riesgos para su salud reproductora encontrados en su puesto de trabajo. - Existe normativa española vigente para la protección de la mujer trabajadora embarazada, que haya dado a luz y se reincorpore precozmente o en periodo de lactancia. MARCO LEGAL La ley 39/99 sobre conciliación de la vida familiar y laboral de las personas trabajadoras modifica el artículo 26 de la Ley de Prevención de Riesgos Laborales sobre protección de la maternidad; así como el Estatuto de los Trabajadores, la Ley de Procedimiento Laboral y la Ley General de la Seguridad Social (faltas de asistencia, despidos nulos, procedimientos urgentes y de tramitación preferente, suspensión de contrato por riesgo durante el embarazo, prestaciones económicas por riesgo durante el embarazo, bonificaciones en las cuotas a la SS de los contratos de sustitución, etc.) En el artículo 26 de la LPRL aparece un nuevo párrafo que regula la situación en la que el cambio de puesto de trabajo ante la existencia de un riesgo no fuera técnica u objetivamente posible; en este caso aparece la figura de suspensión de contrato por riesgo durante el embarazo (la trabajadora deja de trabajar mientras persista la imposibilidad de reincorporarse a su puesto anterior o a otro compatible con su estado, recibe una prestación económica de la SS, idéntica a la incapacidad temporal por enfermedad común, sigue cotizando y tiene reserva de su puesto de trabajo reincorporándose al acabar el embarazo y su periodo de maternidad). EVALUACIONES DE RIESGOS Y PLANIFICACIÓN PREVENTIVA EN EL RIESGO REPRODUCTOR Es en las Evaluaciones de Riesgos donde se procede a la identificación y valoración de los riesgos para el embarazo, postparto y lactancia. Una vez definidos, en el programa de actuaciones preventivas y en la información a los trabajadores, se incluyen recomendaciones para algunos de ellos, así como la necesidad de comunicar por parte de las trabajadoras su situación de embarazo, postparto o lactancia al empresario y/o a la Unidad Básica Sanitaria del Servicio de Prevención. Finalmente se deben relacionar, en la evaluación, todos los puestos de trabajo según el posible riesgo para el embarazo, postparto o lactancia, y comunicarlos a la empresa y a los representantes de los trabajadores para su conocimiento y para cumplir con el derecho a la participación de éstos. RIESGOS ABSOLUTOS Ninguna trabajadora embarazada podrá verse obligada, en ningún caso, a la exposición a esos riesgos, por lo tanto existe prohibición de exposición. La relación es la siguiente:
•
Físicos: Trabajos en atmósferas de sobrepresión elevada como
locales a presión, submarinismo, personal de vuelo en líneas aéreas,
etc. No existe riesgo en el sector docente excepto en centros de
investigación y laboratorios marítimos Universitarios. RIESGOS RELATIVOS Son los recogidos en el anexo I de la Directiva de la UE o movimientos; manejo manual de cargas pesadas, ruido, radiaciones ionizantes, radiaciones no ionizantes, frío y calor extremos; movimientos posturas y desplazamientos, fatiga mental y física, agentes biológicos, sustancias etiquetadas con frases R 40, 45, 46 47, 61, 63 y 64; agentes químicos cancerígenos (anexo I de la Directiva 90/394/CEE: Fabricación de aura-mina. Exposiciones a hidrocarburos aromáticos poli cíclicos presentes en el hollín, el alquitrán o la brea de hulla. Exposición al polvo, al humo o las nieblas producidas durante la calcinación y el afinado eléctrico de las matas de níquel. Procedimiento con ácido fuerte en la fabricación de alcohol isopropílico), mercurio, monóxido de carbono, medicamentos antimitóticos y agentes químicos peligrosos de penetración cutánea formal. Los riesgos en los que debe constar alguna recomendación referente al embarazo, postparto o lactancia; y la necesidad de comunicación para su evaluación por la Unidad Básica Sanitaria del Servicio de Prevención son:
•
horarios de trabajo irregulares o excesivos (turnos, largas
jornadas, etc. ; excluido trabajo nocturno que es un riesgo
absoluto) Promoción de la salud en la empresa DEFINICIÓN Con arreglo a esto, una promoción de la salud eficaz conduce a cambios en los determinantes de la salud. Estos determinantes de la salud incluyen aquellos que están bajo el control del individuo, como las conductas individuales orientadas a la salud y el uso de los servicios sanitarios y otros que están fuera del control de la persona e incluyen las condiciones sociales, económicas y del entorno, así como la prestación de servicios sanitarios. Las acciones que apoyan a las personas para que adopten y mantengan estilos de vida saludables, y que crean condiciones de vida (entornos) que apoyan la salud, constituyen elementos clave de una promoción de la salud eficaz.
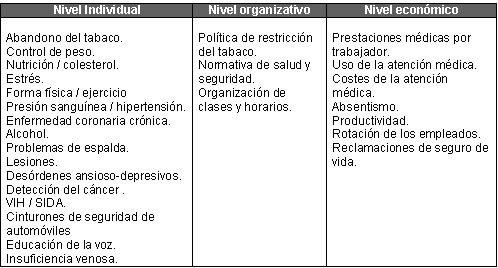
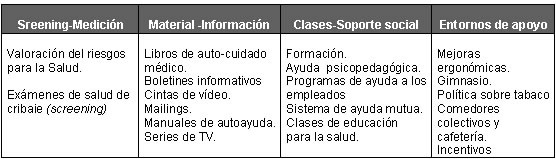
. Tomando como base el conocimiento científico disponible y la experiencia práctica, se pueden identificar los factores siguientes como esenciales para las actividades eficaces de la promoción de la salud en el lugar de trabajo:
•
Esfuerzo interdisciplinario que implique a numerosos y diferentes
actores de la empresa (salud laboral y seguridad, gestión de
recursos humanos, gestión de la calidad, formación, etc.) Se describen efectos positivos en relación con los factores de riesgo clásicos relacionados con la conducta (ejercicio, presión sanguínea alta, nutrición, estrés y tabaco). En la interpretación de estos resultados, la mayoría de los estudios ponen de relieve el papel que desempeñan los entornos de apoyo y las políticas organizativas. Con arreglo a esto, en diversas disciplinas, que incluyen la salud laboral y seguridad, la medicina laboral, la ergonomía, el desarrollo organizativo y los enfoques de gestión, se encuentra evidencia de la eficacia de los enfoques estructurales. En particular, esta evidencia incluye las actividades que se concentran en un diseño ergonómico del lugar de trabajo, al igual que en diversas prácticas de organización del trabajo. En resumen, existe evidencia sólida de la eficacia sanitaria de la promoción de salud laboral de amplio alcance. Esto se confirma y refleja en la creciente aceptación y atracción que ejerce esta promoción en cierto número de Estados miembros de la UE. En cuanto al impacto económico de la promoción de salud laboral, los resultados demuestran que una promoción de amplio alcance, unida a prácticas de salud laboral y seguridad, mejora la productividad y la calidad de los productos, servicios y los procesos al mejorar y ampliar la productividad. A esto se añade que los costes de personal y de tareas auxiliares se pueden reducir. De esta manera, la promoción de salud en el lugar de trabajo es un factor competitivo gracias al apoyo que brinda a una gestión integrada de la eficiencia.
|
|||||||||||||||||||||